Giải phẫu và Sinh lý cho nhà Ngôn ngữ trị liệu- Bài 5 Sinh lý hệ hô hấp và sinh lý tạo âm
- Bs Đỗ Thị Thúy Anh
SINH LÝ HÔ HẤP
Chúng ta hiếm khi để ý đến hít thở và cũng không mong đợi nó đến, giống như việc ta trông ngóng một bữa tối vậy. Chúng ta hít thở, thường với tần số 12 đến 20 phịp/phút, và nhanh hơn nếu cần (như khi tập thể dục). Bạn có thể nghe về việc các ca sỹ học cách thở, nhưng thực chất họ học cách làm sao để việc thở trở nên hiệu quả hơn.
Sự thông khí (ventilation) là thuật ngữ chỉ quá trình không khí đi vào và ra khỏi phế nang. Quá trình này gồm hai phần: hít vào và thở ra, được điều phối bởi hệ thần kinh và các cơ hô hấp. Các trung tâm hô hấp nằm trên hành não và cầu não. Chức năng cụ thể của chúng sẽ được đề cập ở phần sau, nhưng hành não chính là nơi tạo xung đến các cơ hô hấp.
THÌ HÍT VÀO
Thì hít vào (inhalation), còn được gọi là inspiration), là một chuỗi các động tác có thể mô tả như sau: xung vận động từ hành não theo dây thần kinh hoành (phrenic nerves) và các dây thần kinh liên sườn (intercostal nerves) đến các cơ liên sườn. Cơ hoành co lại, đi xuống dưới, làm mở rộng khoang ngực từ trên xuống dưới. Các cơ liên sườn ngoài kéo các xương sườn lên trên và ra ngoài, mở rộng khoang ngực sang hai bên và từ phía sau ra phía trước.
Khi khoang ngực được mở rộng, lá thành màng phổi cũng được mở rộng theo. Khoang màng phổi trở nên âm hơn do thiếu lực hút giữa 2 lá màng phổi. Tuy nhiên, nhờ thanh dịch trong khoang màng phổi mà lá tạng cũng mở rộng theo, giúp phổi phồng lên.
Khi hai phổi mở rộng, áp lực bên trong phổi giảm xuống nhỏ hơn áp suất khí quyển, khí sẽ qua mũi đi vào các đường dẫn khí tới các phế nang. Quá trình này diễn ra cho đến khi áp suất trong phổi bằng áp suất khí quyển; đó là quá trình thở vào bình thường. Tất nhiên, quá trình này còn kéo dài thêm nữa, đó là khi ta hít sâu. Khi đó đòi hỏi các cơ hô hấp co mạnh hơn để mở rộng phổi, cho phép nhiều khí đi vào hơn.
THÌ THỞ RA
Thì thở ra (exhalation hay còn gọi là expiration), bắt đầu khi xung vận động từ hành não giảm kích thích và cơ hoành cùng cơ liên sườn ngoài giãn. Vì vậy, khoang ngực giảm thể tích, phổi xẹp xuống, và các mô liên kết có tính đàn hồi – các mô bị căng ra trong quá trình hít vào, giãn ra làm thu nhỏ các phế nang. Khi áp lực trong phổi tăng lên cao hơn áp suất khí quyển, khí bị buộc ra khỏi phổi cho đến khi hai áp suất được cân bằng lại.
Lưu ý rằng thì hít vào là một quá trình chủ động đòi hỏi sự co cơ, nhưng thì thở ra bình thường, là một quá trình thụ động, là do giãn các cơ và phụ thuộc vào mức độ đàn hồi của mô phổi. Nói cách khác, bình thường chúng ta cần dùng năng lượng để hít vào nhưng không cần năng lượng khi thở ra.
Tuy nhiên, chúng ta có thể vượt xa nhịp thở ra bình thường và đẩy được nhiều khí ra ngoài hơn, ví dụ như khi nói chuyện, hát, hay thổi bóng bay. Đó là khi ta thở ra gắng sức – một quá trình chủ động đòi hỏi sự co cơ. Các cơ liên sườn trong co lại, kéo các xương sườn đi xuống và vào trong, đẩy khí ra khỏi phổi.
Các cơ bụng co lại, ví dụ như cơ thẳng bụng, ép các tạng trong ổ bụng và đẩy cơ hoành lên trên, khiến khí buộc phải đi ra khỏi phổi.
Thể tích hô hấp
Khi đề cập đến thể tích, chúng ta đang phân chia hệ thống hô hấp để có thể ước tính chính xác lượng không khí mà mỗi ngăn có thể chứa.
Thể tích không khí chúng ta hít vào trong chu kỳ hô hấp được gọi là thể tích khí lưu thông (tidal volume TV). Định nghĩa về TV khiến cho việc đo lường chính xác trở nên khó khăn vì nó thay đổi theo hàm số của mức độ gắng sức thể chất, kích thước cơ thể và độ tuổi.
Thể tích khí lưu thông yên tĩnh (quiet tidal volume): thể tích không khí trao đổi trong một chu kỳ hô hấp yên tĩnh. Thể tích khí lưu thông yên tĩnh (TV khi nghỉ ngơi) có thể tích trung bình ở nam giới trưởng thành là khoảng 600 cc và đối với nữ giới trưởng thành là khoảng 450 cc. Điều này đạt được mức trung bình là 525 cc đối với người lớn.
Thể tích quan tâm thứ hai là thể tích dự trữ hít vào (inspiratory reserve volume IRV). IRV là thể tích có thể hít vào sau khi hít vào bình thường. Đó là thể tích không khí dự trữ để sử dụng, vượt quá thể tích bạn hít vào theo nhịp bình thường. Để giúp ghi nhớ IRV, hãy làm bài tập sau. Ngồi yên lặng và thở vào thở ra đều đặn cho đến khi bạn nhận thức được hơi thở của mình và ghi nhớ từng hơi thở bằng các từ vào và ra. Sau một vài lần hít vào, hãy ngừng thở khi kết thúc một trong những hít vào của bạn. Đây là đỉnh hít vào của nhịp bình thường. Thay vì thở ra (đó là điều bạn muốn làm), hãy hít vào sâu nhất có thể. Lượng bạn hít vào sau khi dừng lại là IRV, và nếu bạn là một người trưởng thành trung bình thì thể tích là khoảng 2475 cc (2,475 lít).
Thể tích dự trữ thở ra (ERV)
ERV là lượng không khí có thể thở ra sau khi thở ra thụ động, theo nhịp bình thường. Để trải nghiệm điều này, hãy thở như bạn đã làm trước đây, nhưng lần này hãy dừng lại sau khi thở ra, trước khi bạn hít vào. Điểm này dễ dàng tiếp cận hơn vì bạn chỉ cần thư giãn các cơ và không khí sẽ thoát ra ngoài mà không cần gắng sức. Thở ra hoàn toàn nhất có thể và bạn gặp ERV: Đó là lượng không khí bạn thở ra sau khi thở ra bình thường đó, lên tới khoảng 1000 cc (1,0 lít). Thể tích này còn được gọi là thể tích phổi lúc nghỉ (resting lung volume RLV), vì nó là thể tích có trong phổi lúc nghỉ sau khi thở ra thụ động.
Thể tích cặn (RV)
Thể tích quan tâm thứ tư là thể tích cặn (residual volume RV), là thể tích còn lại trong phổi sau khi thở ra tối đa. Dù bạn thở ra mạnh hay hoàn toàn đến đâu thì vẫn có một thể tích không khí (khoảng 1,1 lít) không thể loại bỏ được. Thể tích này tồn tại là do phổi bị căng ra do lồng ngực tương đối giãn ra, vì vậy sẽ không có gì đáng ngạc nhiên khi biết rằng nó không có ở trẻ sơ sinh. Bạn có thể nghĩ về nó như một không gian hình thành sau này. Nhân tiện, điều này không có nghĩa là chúng ta không sử dụng không khí đó mà chỉ đơn giản đó là một thể tích không bị loại bỏ trong quá trình thở ra. Thể tích cặn có trải qua quá trình trao đổi khí.
Không khí chết (dead space air)
Có thể tích khí không thể tham gia vào quá trình trao đổi khí. Không khí trong đường dẫn khí không thể tham gia trao đổi khí vì không có phế nang. Hãy nhớ lại rằng đường dẫn truyền của phổi, được cấu tạo phần lớn bằng sụn và đường hô hấp trên (bao gồm miệng, hầu họng và mũi), chắc chắn không có phế nang. Thể tích khí không thể trải qua quá trình trao đổi khí trong hệ hô hấp được gọi là không khí khoảng chết và ở người trưởng thành có thể tích khoảng 150 cc. Điều này cũng thay đổi theo độ tuổi và cân nặng, nhưng gần bằng (tính bằng cc) với cân nặng của bạn tính bằng pound. Thể tích liên quan đến không khí trong khoảng chết được bao gồm trong RV, vì cả hai đều là thể tích liên quan đến không khí không thể thoát ra ngoài. Khái niệm về không khí trong khoảng chết (và tầm quan trọng của nó) có thể trở nên sinh động hơn nếu bạn xem xét một vận động viên bơi lội sử dụng ống hoặc ống thở để thở từ dưới nước. Người này có thêm không khí khoảng chết liên quan đến ống: Ống càng dài thì thể tích cần hít vào để kéo không khí từ bề mặt vào phổi càng lớn. Trong điều kiện bệnh lý, thuật ngữ “không khí trong khoảng chết” mang một ý nghĩa mới. Ở người khỏe mạnh, không khí khoảng chết giải phẫu được mô tả ở trên) và không khí khoảng chết sinh lý (thông khí lãng phí) là như nhau. Có những bệnh lý góp phần làm tăng không khí khoảng chết sinh lý; nghĩa là tình trạng bệnh lý của hệ hô hấp thường dẫn đến lãng phí nỗ lực hô hấp và không khí.
Dung tích hô hấp
Dung tích đề cập đến sự kết hợp của thể tích, thể hiện giới hạn sinh lý. Các thể tích là rời rạc, trong khi dung lượng thể hiện sự kết hợp chức năng của các thể tích.
Dung tích sống (VC)
Trong số các dung tích, dung tích sống (VC) thường được nhắc đến nhiều nhất trong tài liệu về nói và nghe, bởi vì nó đại diện cho khả năng nói được. Dung tích quan trọng này là sự kết hợp của IRV, ERV và TV. Nghĩa là, VC đại diện cho tổng thể tích khí có thể hít vào sau khi thở ra tối đa. Thể tích bình thường khi nghỉ ngơi ở người trưởng thành trung bình là khoảng 4000 cc. Dựa trên dữ liệu quy chuẩn (Needham, Rogan & McDonald, 1954), thể tích dự trữ thở ra (thể tích phổi lúc nghỉ) là khoảng 29% dung tích sống.
Dung tích cặn chức năng (FRC)
Dung tích cặn chức năng là thể tích không khí còn lại trong cơ thể sau khi thở ra thụ động (FRC = ERV + RV). Ở người trưởng thành trung bình, lượng này xấp xỉ 2100 mL.
Tổng dung tích phổi (TLC)
Tổng dung tích phổi là tổng của tất cả các thể tích (TLC = TV + IRV + ERV + RV), tổng cộng khoảng 5100 cc. Lưu ý rằng dung tích này khác với VC, đại diện cho thể tích không khí tham gia vào chu kỳ hô hấp tối đa, trong khi TLC bao gồm RV. RV đóng vai trò là chất đệm trong hô hấp vì nó không tham gia ngay vào tương tác với môi trường.
Không khí giàu oxy được pha loãng bằng cách trộn với không khí của RV, do đó trong thời gian ngắn khi chất lượng không khí dao động, quá trình oxy hóa tương đối ổn định xảy ra.
Dung tích hít vào (IC)
Dung tích hít vào là thể tích hít vào tối đa có thể sau khi thở ra khí lưu thông (IC = TV + IRV). Điều này đề cập đến khả năng hít vào của phổi và thể tích khoảng 3000 cc ở người trưởng thành.
| Bảng Thể tích và dung tích hô hấp |
| Thể tích |
| Thể tích khí lưu thông (TV): Thể tích không khí trao đổi trong một chu kỳ hô hấp- 525cc
Thể tích dự trữ hít vào (IRV): Thể tích không khí có thể hít vào sau khi hít vào khí lưu thông- 2475cc Thể tích dự trữ thở ra (ERV): Thể tích khí có thể thở ra sau khi thở ra thụ động, thở ra lưu thông; còn được gọi là thể tích phổi lúc nghỉ ngơi (resting lung volume RLV)- 1000cc Thể tích cặn (RV): Thể tích không khí còn lại trong phổi sau khi thở ra tối đa- 1100cc Không khí khoảng chết: Thể tích không khí trong các đường dẫn không thể tham gia vào quá trình trao đổi khí (được bao gồm như một thành phần của khối lượng dư)- 138cc |
| Dung tích |
| Dung tích sống (VC): Thể tích không khí có thể hít vào sau khi thở ra tối đa; bao gồm thể tích dự trữ hít vào, thể tích khí lưu thông và thể tích dự trữ thở ra (VC = IRV + TV + ERV)
Dung tích cặn chức năng (FRC): Thể tích không khí trong cơ thể khi kết thúc quá trình thở ra thụ động; bao gồm thể tích dự trữ thở ra và thể tích cặn (FRC = ERV + RV) Tổng dung tích phổi (TLC): Tổng thể tích dự trữ hít vào, thể tích khí lưu thông, thể tích dự trữ thở ra và thể tích dư (TLC = IC + FRC) Dung tích hít vào (IC): Thể tích hít vào tối đa có thể sau khi thở ra khí lưu thông (IC = TV + IRV) |
Ảnh hưởng của tuổi tác đến thể tích và dung tích
Khi chúng ta già đi, mô thay đổi. Điều có thể làm chúng ta ngạc nhiên là tốc độ cơ thể chúng ta đạt đến chức năng cao nhất và mức độ suy giảm đều đặn như thế nào. VC là một hàm số của trọng lượng cơ thể, tuổi tác và chiều cao—một mối quan hệ có thể được biểu thị bằng toán học. VC tăng dần theo sự phát triển của cơ thể cho đến khoảng 20 tuổi, giữ không đổi trong khoảng 25 tuổi và sau đó bắt đầu giảm dần đều, khoảng 100 mL mỗi năm ở tuổi trưởng thành. Nữ có VC nhỏ hơn trong suốt vòng đời, được phản ánh qua yếu tố chiều cao (nam có xu hướng cao hơn). Hoit và Hixon (1987) cho thấy TLC về cơ bản không thay đổi trong suốt cuộc đời đối với nam giới da trắng khỏe mạnh. Ngoài ra, IC và ERV giảm. Như vậy, chúng ta duy trì dung tích phổi (TLC) như nhau trong suốt cuộc đời, nhưng chức năng của chúng ta giảm rõ rệt khi chúng ta già đi, độ đàn hồi của phổi giảm, dẫn đến khả năng làm phồng phổi giảm. Thể tích mà tăng lên đều đặn, không tham gia trao đổi khí trực tiếp, là thể tích cặn (RV).
Độ giãn nở của phổi là thước đo độ giãn nở của phổi hoặc khả năng phổi bị căng phồng. Mô phổi có tính đàn hồi, nhưng khi mô bị tổn thương do một số tình trạng bệnh như khí thũng, phổi trở nên căng hơn và do đó phổi trở nên đàn hồi hơn. Ngược lại, các bệnh làm tăng sức cản đường thở dẫn đến ít căng thẳng hơn và do đó độ giãn nở kém hơn.
Độ giãn nở được biểu thị bằng sự thay đổi thể tích (lít) chia cho sự thay đổi áp suất (cm H2O). Về cơ bản, một lá phổi hiệu quả là một lá phổi có thể tích hít vào hoặc thở ra tối đa đối với một sự thay đổi áp suất nhất định. Nếu bạn phải tăng áp lực để di chuyển một thể tích nhất định, độ giãn nở của phổi sẽ giảm xuống. Độ giãn nở phổi bình thường của người trưởng thành là áp suất khoảng 100 cc/cm H2O. Độ giãn nở giảm, chẳng hạn như phù phổi, đòi hỏi áp lực lớn hơn đối với một thể tích không khí nhất định. Ngược lại, độ giãn nở tăng lên được thấy ở các bệnh trong đó phế nang bị giãn, chẳng hạn như khí thũng. Trong trường hợp này, độ giãn nở của phổi tăng lên phản ánh thể tích hữu dụng giảm. Độ giãn nở quá lớn và sẽ có quá ít thể tích bị dịch chuyển đối với một áp suất nhất định, trong khi độ giãn nở quá lớn đòi hỏi áp lực rất lớn để thực hiện thay đổi thể tích.
SINH LÝ TẠO ÂM
Áp suất trong hệ hô hấp
Đối với quá trình hô hấp, có 3 loại áp suất rất quan trọng:
- Áp suất khí quyển (atmospheric pressure Patm) – áp suất của không khí quanh chúng ta. Bầu khí quyển bao quanh trái đất và trong đó có chúng ta đang sống có tác dụng tạo một áp suất khá lớn trên bề mặt trái đất 760 mm Hg tức là áp suất đủ để nâng một cột thủy ngân lên cao 760 mm so với trọng lực. Áp suất khí quyển ở ngang mực nước biển là 760mmHg. Ở nơi cao hơn, áp suất sẽ thấp hơn. Áp suất khí quyển pm thực sự là hằng số để đối chiếu trong sinh lý về hệ hô hấp vì vậy chúng tôi sẽ coi nó là một hằng số bằng 0 để so sánh áp suất hô hấp.
- Áp suất khoang màng phổi (intrapleural pressure Ppl) – áp suất trong khoang ảo giữa lá thành và lá tạng màng phổi. Nó có chức năng rất quan trọng. Một lớp mỏng thanh dịch giúp hai lá màng phổi dính vào nhau. Áp suất khoang màng phổi thường nhỏ hơn áp suất khí quyển (khoảng 756 mmHg) nên được gọi là áp suất “âm”. Phổi đàn hồi làm cho lá thành và lá tạng tách rời nhau. Tuy nhiên, lượng dịch huyết thanh ngăn cản sự tách rời của 2 lá này.
- Áp suất bên trong phổi (intrapulmonic pressure Pal) là áp suất bên trong cây phế quản và phế nang. Áp suất dao động, cao hơn hoặc nhỏ hơn áp suất khí quyển trong mỗi chu kỳ thở.
Đối với chức năng lời nói, có năm áp suất, trong đó có 3 áp suất hô hấp nói trên và 2 áp suất biệt định, bao gồm áp suất dưới thanh môn và áp suất trong miệng.
Áp suất trong miệng (mouth pressure Pm) là áp suất có thể đo được trong miệng trong khi áp suất dưới thanh môn (subglottal pressure Ps) là áp suất bên dưới nếp gấp thanh âm. Trong quá trình hô hấp bình thường với nếp thanh âm mở chúng ta có thể cho rằng áp suất dưới thanh môn và trong miệng bằng áp suất phế nang. Khi chúng ta tiến sâu hơn vào phổi chúng ta có thể ước tính áp suất phế nang hoặc phổi, là áp suất hiện diện trong từng phế nang. Nếu chúng ta đo áp suất trong khoang giữa màng phổi thành và màng phổi tạo chúng ta sẽ gọi là áp suất khoang màng phổi. Áp suất khoang màng phổi âm trong suốt quá trình hô hấp. Hãy nhớ lại rằng phổi trong lồng ngực và cơ hoành được bao bọc trong một lớp tấm màng phổi liên tục. Khi người ta cố gắng tách tạng ra khỏi màng phổi thành áp suất âm sẽ xảy ra.
Các phép đo áp suất này đều được thực hiện liên quan đến áp suất khí quyển. Khi chúng ta đề cập đến áp suất phế nang là +3cm H2O, điều đó có nghĩa là thông qua nỗ lực của cơ bắp chúng ta đã tạo ra áp suất +3 cm H2O vượt quá áp suất khí quyển. Nếu áp suất khí quyển là 1033cm H2O thì áp suất phế nang đo được sẽ là 1036cm H2O. Áp suất phế nang có thể được ước tính gián tiếp bằng cách cho một người nuốt một quả bóng và thở. Bởi vì khí quản và thực quản là những cấu trúc liền kề có chung một thành nên sự thay đổi áp suất trong khí quản tạo ra những thay đổi tương tự ở thực quản và cảm biến áp suất trong quả bóng sẽ cho phép ước tính áp suất không khí dưới nếp gấp thanh quản.
Sự thay đổi áp suất trong hô hấp
Khi cơ hoành được kéo xuống để lấy khí lưu thông, định luật Boyle dự đoán rằng áp suất phế nang sẽ giảm so với áp suất khí quyển. Trong hô hấp bình thường yên tĩnh áp suất phế nang giảm xuống khoảng -2cm H2O cho đến khi cân bằng với áp suất khí quyển nhờ lưu lượng hít vào. tương tự như vậy trong quá trình thở ra áp lực ở mức phế nang trở nên dương so với khí quyển tăng lên +2cm H2O khi thở bình tĩnh.
Giãn phổi là một trong những công việc khắc phục sức cản trong phổi. Dung dịch hoạt động bề mặt chất hoạt động bề mặt được giải phóng vào phế nang và kết quả là sức căng bề mặt giảm đi đáng kể. Sự giảm sức căng bề mặt này làm giảm áp lực của phế nang giữ cho thành phế nang không bị xẹp và giữ cho chất lỏng từ mao mạch không bị hút vào phổi. Áp lực trong bất kỳ mạng lưới ống nào đều lớn nhất tại nguồn áp lực, trong trường hợp này là ở phế nang. Chất hoạt động bề mặt bảo vệ phế nang thúc đẩy luồng không khí và tạo điều kiện cho hô hấp dễ dàng. Trong quá trình hô hấp oxi được đi vào máu qua hàng rào màng mao mạch phế nang trong khi khí carbon dioxide (khí cacbonic) được đẩy vào trong phế nang.
Khi lồng ngực được mở rộng nhờ sự co cơ, phổi sẽ tuân theo mở rộng 300 triệu phế nang bên trong phổi. Các tế bào tiết trong màng phổi tạng giải phóng một chất lỏng bôi trơn vào khoảng trống giữa màng phổi tạng và màng phổi thành và sự hiện diện của chất lỏng này khiến phổi và ngực tạo ra sự tiếp xúc trơn trượt ma sát cực kỳ thấp. Tại phế nang oxi và carbon dioxide khuếch tán qua ranh giới phế nang mao mạch.
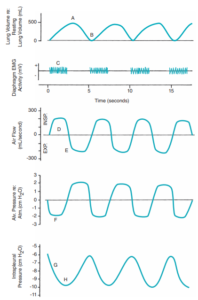 Áp suất phế nang liên quan đến một chu kỳ hô hấp và minh họa những gì chúng ta nói tới. Nhìn vào phần thể tích của biểu đồ và chú ý hàng tuần hoàn biểu thị hô hấp bình thường. Điểm A đại diện cho đỉnh cao của thủy triều đó và phổi có khoảng 500 cc không khí trong đó. Điểm B đại diện cho sự kết thúc của chu kỳ thời gian nơi đối tượng của chúng ta đã thư giãn lực hít vào vào phổi đã di tản một cách thụ động xuống thể tích phổi khi nghỉ ngơi. Điểm được đánh dấu C biểu thị hoạt động điện cơ được ghi lại từ cơ hoành khi nó co lại. Đặt sơ đồ này và dấu vết điện cơ với nhau bạn có thể thấy rằng khi cơ hoành co lại áp lực âm tăng lên đến mức tối đa và kết thúc tại thời điểm cơ hoành co hoàn toàn.
Áp suất phế nang liên quan đến một chu kỳ hô hấp và minh họa những gì chúng ta nói tới. Nhìn vào phần thể tích của biểu đồ và chú ý hàng tuần hoàn biểu thị hô hấp bình thường. Điểm A đại diện cho đỉnh cao của thủy triều đó và phổi có khoảng 500 cc không khí trong đó. Điểm B đại diện cho sự kết thúc của chu kỳ thời gian nơi đối tượng của chúng ta đã thư giãn lực hít vào vào phổi đã di tản một cách thụ động xuống thể tích phổi khi nghỉ ngơi. Điểm được đánh dấu C biểu thị hoạt động điện cơ được ghi lại từ cơ hoành khi nó co lại. Đặt sơ đồ này và dấu vết điện cơ với nhau bạn có thể thấy rằng khi cơ hoành co lại áp lực âm tăng lên đến mức tối đa và kết thúc tại thời điểm cơ hoành co hoàn toàn.
Chúng ta hãy kiểm tra thành phần của dòng chảy. Khi cơ hoành co lại có một luồng không khí khá ổn định vào phổi được đo bằng mililít được biểu thị bằng điểm D.
Khi nỗ lực hít vào hoàn toàn xong, biểu thị bằng việc chấm dứt hoạt động của cơ hoành, và thể tích đạt đỉnh tại A. Luồng không khí vào phổi sẽ kết thúc. Tức là khi cơ hoành ngừng co thì không khí sẽ ngừng chảy vào.
Khi cơ hoành ngừng co lại, không khí rời khỏi phổi, luồng không khí trở nên âm tại điểm E, có nghĩa đơn giản là không khí đang chảy theo một hướng khác. Áp suất phế nang chuyển sang dương +2cm H2O khi thở ra, sự thay đổi được dự đoán từ những gì bạn biết về phổi.
Tóm lại khi cơ hoành co lại, luồng không khí không khí bắt đầu đi vào và khá ổn định trong suốt chu kỳ hít vào, và khi cơ hoành ngừng co, không khí bắt đầu thoát ra khỏi phổi.
Đây là một điểm tốt để xem xét những áp lực thúc đẩy quá trình này. Hãy nhớ rằng sự co của cơ hoành làm cho áp suất phế nang giảm xuống thì điểm đánh dấu F sẽ có ý nghĩa. Khi cơ hoành hoạt động C, áp suất sâu trong phổi giảm xuống. Áp suất phế nang đạt đến giá trị âm tối đa trong quá trình hít vào (-2cm H2O so với áp suất khí quyển) bởi vì áp suất âm là nguyên nhân dẫn đến luồng không khí vào phổi. Nhìn vào G sẽ giải thích được tại sao áp suất đó giảm xuống. Hãy nhớ rằng áp suất trong màng phổi luôn âm so với áp suất khí quyển, tăng lên từ thực tế là phổi đang ở trạng thái tiếp tục giãn nở trong khoang ngực. Do trạng thái giãn nở liên tục này áp lực khoang màng phổi không bao giờ dương.
Khi cơ hoành co lại, áp suất khoang màng phổi càng trở nên âm hơn, khi cơ hoành cố gắng kéo màng phổi cơ hoành ra khỏi màng phổi tạng. Trong suốt thời gian cơ hoành co lại, áp suất tiếp tục giảm. Cơ hoành bị kéo ra xa điểm nghỉ của nó và áp lực khoang màng phổi tăng lên tương ứng. Khi cơ hoành kết thúc quá trình co lại áp suất trong khoang màng phổi đạt đến mức âm tối đa H và sẽ đảo ngược khi cơ hoành giãn ra.
Khi cơ hoành co lại thể tích hay khoảng trống giữa hai màng phổi tăng lên. Định luật Boyle quy định rằng áp suất sẽ giảm và đúng như vậy. Sự suy giảm cơ hoành khi hít vào khí lưu thông yên tĩnh dẫn đến áp lực trong khoang màng phổi khoảng -10 cm H2O. Nhưng thư giãn cơ hoành trong quá trình thở ra yên tĩnh không trả lại áp suất về mức khí quyển mà đưa nó trở lại áp suất nghỉ không đổi là -6 cm H2O. Ở người khỏe mạnh bình thường, áp lực trong màng phổi luôn âm và ngày càng âm khi cơ bắp hoạt động tạo áp lực tác động lên phổi.
Thực tế là áp suất khoang màng phổi này vẫn âm, nhấn mạnh hai khái niệm quan trọng. Đầu tiên, phổi ở trạng thái giãn nở liên tục vì lồng ngực lớn hơn phổi. Thứ hai, phổi không bao giờ xẹp xuống hoàn toàn trong điều kiện bình thường do thể tích cặn RV đã được thảo luận trước đó.
Trong quá trình hít vào và thở ra, chúng ta quan tâm đến hai áp suất nữa. Khi các dây thanh âm mở ra, áp suất miệng (áp suất trên thanh môn), áp suất dưới thanh môn và áp suất phế nang là như nhau.
Sự thay đổi áp suất trong lời nói
Áp lực bên dưới và bên trên dây thanh âm có liên quan trực tiếp đến điều gì xảy ra trong phổi, miễn là các dây thanh âm vẫn mở để không khí đi qua. Nếu phổi hít vào, không khí sẽ có áp suất âm ở cả hai vị trí này. Nếu phổi thở ra áp lực sẽ tương đối dương. Mọi thứ trở nên phức tạp hơn khi dây thanh âm bị đóng lại. Khi chúng ta đóng các nếp gấp thanh âm để phát âm chúng ta đặt một sự tắc nghẽn đáng kể trong luồng không khí đi qua đường hô hấp trên. Việc đóng các mép thanh âm gây ra sự gia tăng ngay lập tức áp lực bên dưới các nước thanh âm áp lực không khí dưới thanh môn khi phổi tiếp tục thở ra. Đồng thời việc đóng các nếp thanh âm làm cho áp suất phía trên các mép thanh âm, tức áp suất miệng, giảm xuống gần bằng áp suất khí quyển dẫn đến sự khác biệt lớn về áp suất giữa vùng trên thanh môn, phía trên mép thanh âm, và vùng dưới thanh môn. Nếu áp suất chênh thanh môn này vượt quá 3 đến 5cm H2O, các mép thanh âm sẽ được mở ra và giọng nói sẽ bắt đầu. Mức áp lực này rất quan trọng vì nó đánh dấu yêu cầu tối thiểu về hô hấp để nói (Nettsel và Hixon 1978). Chúng ta sẽ xem lại áp suất H2O từ 3 đến 5cm này khi thảo luận về hành vi kiểm soát ở phần sau.
Yêu cầu về thở khi nói và khi không nói khác nhau rõ rệt. Hô hấp không lời đòi hỏi một mức độ trao đổi khí cụ thể để đáp ứng các yêu cầu trao đổi chất. Ngoài ra quá trình hô hấp để phát âm đòi hỏi phải duy trì luồng không khí tương đối ổn định ở áp suất tương đối ổn định. Đây là yêu cầu cao đối với một hệ thống được thiết kế để luân chuyển không khí vào và ra khỏi khoang. Phạm vi hô hấp hiệu quả nhất về mặt tiêu tốn năng lượng là duy trì VC ở thể tích phổi xấp xỉ khi nghỉ ngơi. Hãy nhớ rằng khi bạn bơm phổi của mình đến giá trị ngày càng lớn hơn RLV bạn phải sử dụng hoạt động cơ bắp ngày càng nhiều hơn. Thành thật mà nói chúng ta không muốn dành nhiều thời gian cho những thái cực này vì nó tiêu tốn rất nhiều năng lượng. Thay vào đó chúng ta có xu hướng giữ VC của mình gần các vùng RLV cho tới lời nói đàm thoại dao động từ 35% đến 60% VC. Bởi vì RLV chiếm 38% VC bạn có thể thấy rằng chúng ta làm việc một chút trong ERV và nhiều hơn đáng kể trong IRV. Nhưng chúng ta tránh xa những thái cực. Nói to đòi hỏi áp lực lớn hơn, sử dụng thể tích phổi lên tới 80% VC.
Sau khi rút ra những kết luận về thể tích này chúng ta có thể nói gì về việc duy trì áp suất dưới thanh môn. Áp suất rõ ràng là một hàm trực tiếp của lực thở ra, thường thụ động, trên 38% VC. Bởi vì chúng ta hầu như chỉ hoạt động trong vùng trên 38% VC nên việc tạo ra áp suất dưới thanh môn chủ yếu là chức năng của lực thở ra, đặc biệt là độ đàn hồi và trọng lực. Chúng ta phải sử dụng các cơ hít vào để kiểm soát luồng không khí thoát ra, đó do đó nỗ lực của cơ khi nói vượt quá áp suất ban đầu sẽ bị chi phối bằng cách sử dụng lại các cơ hít vào để cản trở luồng không khí thoát ra. Bằng cách thao tác tinh tế các cơ này chúng ta có thể duy trì áp suất dưới thanh môn, liên tục được sử dụng để kiểm soát tốt việc phát âm của thanh quản. Trong phần về áp lực và âm lượng (volume – cường độ) của lời nói, chúng ta xem xét tác động của các đặc điểm mô lên quá trình hô hấp đặc biệt khi chúng liên quan đến việc duy trì áp suất dưới thành môn không đổi.
Trong khi chúng ta dễ dàng mô phỏng các cơ chế hô hấp để phát âm có nhiều bằng chứng cho thấy chúng ta có sự quan tâm cụ thể để chuẩn bị cho hành động này. Hixon, Goldman và Mead (1973) đã chỉ ra rằng, các cá nhân chuẩn bị nói, họ sẽ mở rộng và đặt lồng ngực ở mức độ lớn hơn so với khi không có lời nói, trong một thể tích không khí nhất định. Các tác giả đưa ra giả thuyết rằng hành động chuẩn bị này mang lại vị trí ngực tối ưu để tạo ra các xung hô hấp cần thiết cho các khía cạnh siêu đoạn tính của lời nói. Bây giờ bạn hãy xem những áp lực này như một hệ thống. Chúng tôi đang tiếp tục vận hành hệ hô hấp chống lại áp lực khí quyển tương đối ổn định. Sự co giãn của cơ hoành và các cơ hít vào làm cho áp lực khoang màng phổi giảm rõ rệt từ đó làm cho phổi nở ra. Khi phổi nở ra áp suất phế nang giảm so với áp suất khí quyển khiến không khí đi vào phổi. Việc thư giãn các cơ hít vào cho phép sức bật tự nhiên của phổi thực hiện và sụn kéo ngực trở lại vị trí ban đầu, với cơ hoành được thư giãn trở về vị trí tương đối cao trong lồng ngực. Khi điều này xảy ra, áp suất khoang màng phổi tăng lên, nhưng vẫn âm, và áp suất phế nang trở nên dương so với áp suất khí quyển, không khí rời khỏi phổi.
Áp suất do mô tạo ra
Tại thời điểm này chúng ta nên giải quyết các tác động của thì thở ra một cách nghiêm túc. Quá trình hít vào là quá trình dùng lực để thắng trọng lực và lực đàn hồi của mô. Hít vào nói chung là năng động đòi hỏi hoạt động cơ bắp để hoàn thành nó.
Thở ra tận dụng độ đàn hồi và trọng lực để lấy lại một phần năng lượng đã tiêu hao trong quá trình hít vào. Khi các cơ hít vào co lại chúng làm căng các mô và làm cho bụng hóp vào. Khi các cơ này thư giãn trong quá trình thở ra các mô bị kéo căng có xu hướng trở lại kích thước ban đầu do tính chất đàn hồi của chúng và trọng lực có tác dụng làm giảm thể tích lồng xương sườn. Để hít vào bạn phải di chuyển tất cả các cơ và xương này và khi bạn thư giãn chúng sẽ trở lại vị trí ban đầu.
Những lực phục hồi này thực sự tạo ra áp lực. Sự co rút của lồng ngực khi thở ra tuân theo các định luật áp dụng cho bất kỳ vật liệu đàn hồi nào bạn càng căng hoặc bóp méo vật liệu đó thì lực cần thiết để giữ nó ở vị trí đó càng lớn và lực để nó trở về trạng thái nghỉ càng lớn.
Bạn có thể nhận được sự xác nhận thông thường về lực giật này nếu bạn nhớ lại việc kéo một chiếc kim bấm bằng cách kéo giãn lò xo. Khi bạn kéo lò xo giữ ghim bạn sẽ đạt đến điểm mà lò xo gần như giãn thẳng. Lực cần thiết để giữ lò xo bật lại lớn hơn nhiều khi nó càng đi xa khỏi điểm đứng yên. Bạn cũng biết lực mà ngón tay bạn có thể bị va đập nếu bạn không tránh ra kịp thời. Bạn càng kéo lò xo đi xa hơn thì càng đau hơn khi nó vô tình được thả ra.
Các lực đàn hồi tương tự chi phối mức độ nỗ lực cần thiết để hít vào. Nhắm mắt và hít vào sâu nhất có thể để giữ nó trong vài giây. Hãy cảm nhận xem bạn đang phải đấu tranh với bao nhiêu áp lực để giữ ngực ở tư thế đó. Tiếp theo hít một hơi thở nhẹ nhàng và giữ nó. Bạn có cảm thấy sự khác biệt về áp lực.
Mối quan hệ này được mô tả trong đường cong cho thấy kết quả của áp suất được tạo ra bởi tất cả các lực đó hãy nhớ rằng áp suất là lực tác dụng lên một diện tích. Lồng xương sườn càng mở rộng thì lực cố gắng đưa lồng xương về trạng thái nghỉ càng lớn.
Đường cong này được gọi là đường cong áp lực thư giãn và nó được tạo ra bằng cách yêu cầu mọi người làm những gì bạn vừa làm khi nhắm mắt. Các đối tượng được yêu cầu hít vào 1% thể tích thở của họ và sau đó thư giãn cơ bắp trong khi áp suất trong miệng của họ xấp xỉ cả áp suất dưới thanh môn và phế nang, được đo bằng áp kế. Các phép đo lặp đi lặp lại thuộc loại này ở các tỷ lệ phần trăm khác nhau của dung tích sống, dẫn đến phần dương phía trên của đường cong. Đường cong dương vi mô đang cố gắng trở lại trạng thái nghỉ. Đây là thước đo sức mạnh của những lực phục hồi thể chất đó. Lưu ý rằng bạn có khả năng tạo ra một số lực khá lớn với độ giật này của mô. Áp lực ở mức 60 cm H2O là khá đáng kể vì việc phát âm chỉ cần khoảng 5 cm H2O.
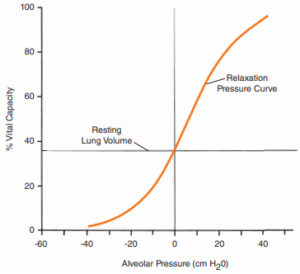 Nửa dưới của đường cong được tạo ra theo cách tương tự chỉ có điều lần này các đối tượng được yêu cầu thở ra theo phần trăm dung tích sống của họ. Đường ngang ở mức 38% là một điểm thư giãn thực sự bởi vì đó là điểm không tạo ra áp lực và tất cả các bộ phận của hệ thống đều ở trạng thái cân bằng. Thở ra và sau đó không hít vào nữa, điểm thư giãn này trước khi bạn hít vào một hơi thở mới là một trong ba lần, trong chu kỳ hô hấp, khi áp suất khí quyển bằng áp suất phế nang. Điểm thư giãn của áp suất bằng 0 chiếm khoảng 29% dung tích sống. Khi bạn thư giãn hoàn toàn với đường thở thông thoáng, phổi vẫn còn khoảng 29% tổng lượng khí có thể trao đổi trực tiếp còn lại. Và thể tích này có thể được thở ra một cách mạnh mẽ. Nói cách khác từ thời điểm này bạn có thể chủ động hít vào 71% dung tích sống VC của mình hoặc thở ra 29%.
Nửa dưới của đường cong được tạo ra theo cách tương tự chỉ có điều lần này các đối tượng được yêu cầu thở ra theo phần trăm dung tích sống của họ. Đường ngang ở mức 38% là một điểm thư giãn thực sự bởi vì đó là điểm không tạo ra áp lực và tất cả các bộ phận của hệ thống đều ở trạng thái cân bằng. Thở ra và sau đó không hít vào nữa, điểm thư giãn này trước khi bạn hít vào một hơi thở mới là một trong ba lần, trong chu kỳ hô hấp, khi áp suất khí quyển bằng áp suất phế nang. Điểm thư giãn của áp suất bằng 0 chiếm khoảng 29% dung tích sống. Khi bạn thư giãn hoàn toàn với đường thở thông thoáng, phổi vẫn còn khoảng 29% tổng lượng khí có thể trao đổi trực tiếp còn lại. Và thể tích này có thể được thở ra một cách mạnh mẽ. Nói cách khác từ thời điểm này bạn có thể chủ động hít vào 71% dung tích sống VC của mình hoặc thở ra 29%.
Xem phần dưới cùng của đường cong và có thể thấy rằng áp suất được tạo ra không lớn bằng và chúng âm. Những áp suất âm này chủ yếu là kết quả của sự co lại của thành ngực cố gắng trở lại trạng thái cân bằng, trong khi áp lực dương bị chi phối bởi sự đóng góp của đội đàn hồi của phổi, phát sinh từ sự co lại của các cơ và ở phế quản tiểu phế quản và mạch máu, cũng như mô đàn hồi khắp phổi. Agostoni và Mead 1964 đã chứng minh rằng trên khoảng 55% VC thành ngực không gây thêm bất cứ gì vào đường cong áp lực, dưới khoảng 55% thì độ đàn hồi của phổi góp phần ít vào đường cong, nghĩa là phổi nén không khí tốt ở trên RLV trong khi ngực hoạt động rất mạnh ở dưới RLV để hút không khí vào hệ thống. Tương tự như vậy dưới 55% bạn bắt đầu sử dụng các cơ thở ra để duy trì áp suất dưới thanh môn không đổi.
Áp lực thư giãn cho thấy lực phản hồi của hô hấp mà không tính đến sự co cơ tích cực.  Để xem xét tác động của hoạt động cơ bắp bạn có thể tạo ra một loạt phản hồi tương tự bằng cách yêu cầu mọi người xả hơi hoàn toàn khỏi phổi rồi sau đó bơm chúng đến 1 tỷ lệ phần trăm VC cụ thể sau đó yêu cầu họ thở ra hoặc hít vào mạnh nhất có thể. Nhiệm vụ này đo lường kết quả của các lực có thể được tạo ra bởi hiệu ứng thực tế, gắn liền với sự co cơ. Như bạn có thể thấy trong hình hệ hô hấp hoạt động, bên phải là áp lực thở ra. Đây là kết quả của việc cố gắng thở ra khi bạn đã đạt được một thể tích phổi cụ thể. Thể tích phổi của bạn càng lớn thì bạn càng có thể tạo ra nhiều lực để thở ra. Ở phía bên trái hãy lưu ý rằng khả năng hút không khí vào của bạn cũng liên quan mật thiết đến lượng không khí trong phổi. Càng có ít không khí trong phổi thì lực bạn có thể tạo ra để đưa không khí vào càng lớn. Đường cong ở giữa chính là đường cong mà chúng ta vừa xem xét, đường cong thư giãn.
Để xem xét tác động của hoạt động cơ bắp bạn có thể tạo ra một loạt phản hồi tương tự bằng cách yêu cầu mọi người xả hơi hoàn toàn khỏi phổi rồi sau đó bơm chúng đến 1 tỷ lệ phần trăm VC cụ thể sau đó yêu cầu họ thở ra hoặc hít vào mạnh nhất có thể. Nhiệm vụ này đo lường kết quả của các lực có thể được tạo ra bởi hiệu ứng thực tế, gắn liền với sự co cơ. Như bạn có thể thấy trong hình hệ hô hấp hoạt động, bên phải là áp lực thở ra. Đây là kết quả của việc cố gắng thở ra khi bạn đã đạt được một thể tích phổi cụ thể. Thể tích phổi của bạn càng lớn thì bạn càng có thể tạo ra nhiều lực để thở ra. Ở phía bên trái hãy lưu ý rằng khả năng hút không khí vào của bạn cũng liên quan mật thiết đến lượng không khí trong phổi. Càng có ít không khí trong phổi thì lực bạn có thể tạo ra để đưa không khí vào càng lớn. Đường cong ở giữa chính là đường cong mà chúng ta vừa xem xét, đường cong thư giãn.
Hixon và Weismer 1995 xem hô hấp là một quá trình bao gồm sự co cơ liên tục và theo cấp độ. Khái niệm trước đây của chúng tôi về hoạt động của cơ trong hô hấp là các cơ hít vào ngừng hoạt động hoàn toàn trong chu kỳ thở ra và các cơ thở ra không hoạt động trong thì hít vào. Bây giờ chúng ta biết rằng tất cả các cơ hô hấp đều hoạt động trong suốt kỳ hô hấp, mỗi nhóm cơ hoạt động nhiều hay ít tùy thuộc vào nhu cầu ở thời điểm đó. Trạng thái hoạt động này cho phép các cơ hô hấp duy trì ở trạng thái chuẩn bị sẵn sàng để chúng có thể huy động bất cứ lúc nào để co lại, nhằm đáp ứng mục tiêu tức thời của hô hấp. Chúng ta sẽ thấy rằng mô hình tương tự này xuất hiện ở các cơ cấu âm cũng vậy bởi vì những điều chỉnh tinh tế đòi hỏi kiểu chuẩn bị này.
Tác dụng của tư thế trên lời nói
Tư thế cơ thể góp phần đáng kể vào hiệu quả của hô hấp và bất kỳ tình trạng nào ảnh hưởng đến tư thế cũng ảnh hưởng đến hô hấp. Khi cơ thể được chuyển từ tư thế ngồi thẳng sang tư thế nằm ngửa mối quan hệ giữa các cấu trúc vật lý của hô hấp và sự thay đổi trọng lực. Ở tư thế ngồi trọng lực kéo các tạng xuống trong ổ bụng hỗ trợ hít vào cũng như kéo khung xương sườn xuống hỗ trợ thở ra. Khi cơ thể đạt được tư thế nằm ngửa trọng lực sẽ kéo các tạng ở bụng về phía cột sống. Kết quả của việc này là sự lan rộng của các tạng về phía ngực và làm căng cơ hoành hơn nữa vào khoang ngực. Ở tư thế nằm ngửa trọng lực không hỗ trợ thì thở ra cũng như hít vào các cơ hít vào phải nâng cả bụng và lồng xương sườn lên chống lại trọng lực điều này đòi hỏi nỗ lực lớn hơn đáng kể để tạo ra áp lực âm dưới thanh môn cần thiết cho thì hít vào. Trong khi Hixon và cộng sự (1973) nhận thấy rằng tư thế ngồi dẫn đến RLV lớn hơn tư thế nằm ngửa thì Roychowdhury, Pramanik, Prajapati, Pandit, và Singh (2011) phát hiện ra rằng tư thế nằm ngửa dẫn đến VC cao hơn tư thế ngồi. Nguyên nhân thực tế của sự khác biệt này là cơ hoành bị hạn chế hơn ở tư thế ngồi, và có thể đạt được sự dịch chuyển hoàn toàn trong khi hít vào khi cá nhân ở tư thế nằm ngửa. Cũng có khả năng những phát hiện khác nhau giữa hai nghiên cứu phản ánh độ tuổi của đối tượng bởi vì độ tuổi trung bình trong nghiên cứu của Hixon và cộng sự (1973) là 34.5 còn trong nghiên cứu của Roychowdhury và cộng sự là từ 19 đến 22 tuổi.
Mặc dù VC không bị ảnh hưởng bởi tư thế nhưng khả năng làm căng phổi hoàn toàn thì có. Dung tích phổi sẵn có để bơm phồng là một hằng số của hệ thống cơ thể do đó VC là một hằng số liên quan đến một hệ thống cơ thể nhất định. Tuy nhiên việc thay đổi tư thế sẽ làm thay đổi mức độ nỗ lực cơ bắp cần thiết để di chuyển các cấu trúc cần thiết để làm phồng phổi. Theo Hixon và cộng sự, dữ liệu RLV giảm đáng kể từ khoảng 38% VC ở tư thế ngồi xuống 20% ở tư thế nằm ngửa phát sinh từ sự dịch chuyển nội tạng và ảnh hưởng của trọng lực lên lồng xương sườn. Các lực đàn hồi thường làm phổi phồng lên đến điểm 38%, khi đó chỉ làm phồng phổi lên 20% khiến nỗ lực cơ bắp chiếm thêm 18%.
Bạn có thể chứng minh tác dụng của tư thế một cách dễ dàng cho chính mình. Đầu tiên hãy đứng lên hít một hơi thở thật sâu và giữ một nguyên âm kéo dài lâu nhất có thể. Bạn sẽ muốn giữ hệ thống theo thời lượng của nguyên âm. Tiếp theo nằm ngửa hít một hơi thật sâu và thực hiện động tác tương tự. Bạn sẽ nhận thấy rằng không thể duy trì nguyên âm được lâu. Cuối cùng nằm sấp và đọc lại nguyên âm, nguyên âm sẽ được duy trì trở lại.
Nếu bạn thực hiện cả ba hoạt động này bạn sẽ thấy rằng trụ đỡ hô hấp hiệu quả nhất là khi đứng. Các tư thế ngả lưng đòi hỏi nhiều nỗ lực hơn cho cùng một cử chỉ và kém hiệu quả hơn trong việc phát âm liên tục. Bạn có thể đã dễ dàng nhận ra sự nguy hiểm mà sự khác biệt này gây ra cho những người mắc bệnh phải nằm trên giường trong thời gian dài. Và không còn ngạc nhiên nữa khi thấy rằng viêm phổi là một biến chứng lớn trong những tình trạng khiến một người phải bất động.
Tóm lại
Tư thế và vị trí cơ thể đóng vai trò quan trọng về thể tích đối với hô hấp
Khi mà cơ thể ở vị thế nằm ngửa các nội tạng trong bụng dịch chuyển về phía sau do lực hấp dẫn
Ngoài việc giảm RLV, trọng lực trên bụng còn làm tăng nỗ lực cần thiết cho thì hít vào
Áp suất và cường độ (thể tích) của lời nói
Hệ thống hô hấp hoạt động ở hai mức áp suất gần như đồng thời. Cấp độ đầu tiên là nguồn cung cấp áp lực dưới thanh môn tương đối ổn định cần thiết để điều khiển các dây thanh âm, chủ đề mà bạn sẽ làm quen. Để tạo dòng khí nói bền vững ở một cường độ nhất định áp suất này tương đối ổn định. Áp lực đẩy tối thiểu để làm cho các nếp gấp thanh âm di chuyển sẽ nâng cột nước lên từ 3 đến 5 cm H2O, với lời nói đàm thoại cần từ 7 đến 10 cm H2O. Nói to đòi hỏi phải tăng áp lực đồng thời.
Cấp độ áp suất thứ hai là mức vi chỉnh. Ngay cả khi chúng ta duy trì áp lực không đổi cần thiết cho việc phát âm, chúng ta có thể cần nhanh chóng thay đổi áp lực cho các mục đích ngôn ngữ chẳng hạn như trọng âm, âm tiết. Với sự bùng nổ áp lực nhanh chóng và sự điều chỉnh thanh quản chúng ta có thể tạo ra sự gia tăng nhanh chóng về cường độ giọng nói và cao độ (tần số) của giọng nói. Những đợt bùng phát này nhỏ và nhanh, chúng ta tăng áp suất dưới thanh môn thêm khoảng 2 cm H2O để tăng thêm áp lực, nhưng chúng ta sẽ quay trở lại áp suất dưới thanh môn trước đó trong vòng 1/10 giây. Hai chế độ điều khiển này sử dụng các cấu trúc cơ học giống nhau. Các cơ bụng vẫn ở trạng thái co bóp tăng cường trong thời gian kết thúc thở, điều này cho phép hai điều xảy ra. Đầu tiên cơ bụng sẵn sàng co bóp nhanh hơn để đáp ứng nhu cầu nói. Thứ hai và quan trọng hơn nếu cơ bụng liên tục co lại ở một mức nào đó chúng sẽ giúp hạn chế các nội tạng ở bụng, trong quá trình co bóp theo nhịp của cơ ngực. Các nhịp này rất quan trọng đối với khía cạnh siêu đoạn tính của lời nói đặc biệt là tạo ra cường độ giọng nói tăng lên.
Để duy trì áp lực liên tục cho lời nói trước tiên chúng ta phải tạo quy trình. Trong quá trình hô hấp bình thường, quá trình hít vào chiếm khoảng 40% chu kỳ trong khi quá trình thở ra chiếm khoảng 60%. Khi bạn nhận ra rằng mình chỉ nói khi thở ra, bạn cũng nhận ra rằng, sẽ không mất nhiều khoảng trống khiến bạn và đối tác giao tiếp của bạn mất tập trung. Hãy tưởng tượng cứ sau 6 giây nói sau đó là 4 giây im lặng khi bạn hít vào và bạn sẽ hiểu tại sao chúng ta lại sửa đổi kế hoạch lời nói này. Trên thực tế chu kỳ hô hấp để phát âm có sự khác biệt rõ rệt. Bạn cần một hơi thở dài và kéo dài để tạo ra những câu nói dài và bạn cần một nguồn động lực ngắn để duy trì luồng giao tiếp trôi chảy. Khi bạn hít vào để nói, thực ra bạn chỉ dành 10% chu kỳ hô hấp là hít vào còn khoảng 90% chu kì là thở ra. Việc nói không làm thay đổi lượng không khí chúng ta hít vào và thở ra. Chúng ta vẫn hít vào chính xác với lượng chúng ta cần cho quá trình trao đổi chất của mình. Quá nhiều thì chúng ta hấp thụ quá nhiều oxy hoặc thở gấp, quá ít thì chúng ta hấp thụ quá ít oxy và trở nên thiếu oxy. Tất cả những gì chúng ta cần làm là thay đổi thời gian chúng ta dành cho một trong hai giai đoạn của quy trình. Khi một người bắt đầu nói, phổi của người trưởng thành được lấp đầy khoảng 48% VC và người đó sẽ hít một hơi nữa khi phổi ở ngay dưới RLV ở mức khoảng 35% VC (Winkworth, Davis, Adams, & Ellis, 1995). Bạn có thể thấy rằng ngay cả khi chúng ta thay đổi chu kỳ hô hấp chúng ta vẫn hoạt động ở một phạm vi âm lượng rất hạn chế. Điều thú vị là giọng nói to hơn một chút trong cuộc trò chuyện, tăng 4 đến 18 dB, không làm thay đổi rõ rệt thể tích hô hấp (Winkworth và cộng sự 1995). Nhưng khi chúng ta tạo ra mức áp suất thanh âm cao chúng ta tăng thể tích hít vào lên rất nhiều để tận dụng sự co lại của mô nhằm tăng áp lực (Hixon và cộng sự 1973, Stathopoulos & Sapienza 1997). Lưu ý rằng việc tăng áp lực này có thể được thực hiện bằng cách sử dụng cơ thở ra thay vì mở rộng thành ngực nhưng điều đó đòi hỏi nhiều nỗ lực và kiểm soát hơn. Biến số hô hấp quan trọng khi nói to là áp lực và tăng âm lượng ban đầu là cách dễ nhất để thực hiện điều này.
Chúng ta đã nói về sự phát triển của hệ hô hấp với sự giãn nở của lồng ngực và sự giãn nở của mô phổi. Trẻ em tiếp cận nhiệm vụ nói khác với người lớn do những thay đổi phát triển này. Do những hạn chế của hệ hô hấp, trẻ nhỏ sử dụng tỉ lệ VC cho lời nói nhiều hơn người lớn và hít vào với tỉ lệ lớn hơn khả năng VC của chúng trước khi nói (Stathopoulos & Sapienza 1997).
Trước đó chúng tôi đã nói rằng cần phải duy trì một áp suất dưới thanh môn ổn định một cách hợp lý để duy trì phát âm, nhưng chúng tôi chưa nói rõ chúng tôi đạt được điều đó bằng cách nào. Bạn đã có tất cả các mảnh ghép rồi vì vậy hãy để chúng tôi giải câu đố cho bạn. Nếu bạn hít một hơi thật sâu như thể sắp nói nhưng chỉ để không khí thoát ra ngoài không khí mà không bị cản trở bạn sẽ hết hơi chỉ trong một hoặc hai lời nói ngắn gọn. Sự bùng nổ hơi đó sẽ không có tác dụng đối với lời nói. Thay vì để không khí thoát ra ngoài bằng cách thư giãn hoàn toàn hãy để không khí thoát ra từ từ. Khi bạn làm điều này hãy chú đến ý đến thực tế là bạn đang sử dụng cơ bắp để hạn chế luồng không khí. Nếu bạn nhớ rằng phổi đang cố gắng làm trống do chúng bị căng ra để hít vào thì bạn có thể nhận ra rằng nếu bạn giữ tư thế hít vào đó bạn sẽ cản trở luồng không khí thoát ra. Quá trình này được gọi là hành động kiểm soát (chỉnh). Nghĩa là bạn kiểm soát cản trở luồng không khí thoát ra khỏi phổi đã căng phồng của mình bằng các cơ đã đưa nó đến ngay từ đầu, các cơ hít vào. Hành động kiểm soát là cực kỳ quan trọng đối với việc kiểm soát nhịp thở của lời nói, vì nó trực tiếp đề cập đến khả năng hạn chế tốc độ giảm không khí. Khi con người gặp khó khăn trong việc kiểm soát hành động như bị liệt họ sẽ gặp bất lợi to lớn vì bị hạn chế trong những đợt nói cực kỳ ngắn.
Hành động kiểm soát cho phép chúng ta duy trì luồng không khí liên tục qua đường thanh môn, từ đó cho phép chúng ta kiểm soát chính xác áp suất bên dưới các nếp gấp thanh âm đã được đóng lại để phát âm. Chúng ta sẽ thấy rằng điều này rất quan trọng khi nói đến việc duy trì cường độ dòng nói và tần số rung động không đổi.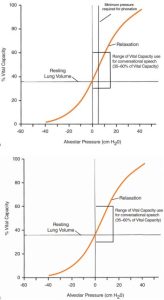
Nếu nhìn vào hình bạn sẽ thấy đường cong áp lực thư giãn mà chúng ta đã nói đến, nhưng có thêm một bổ sung. Hãy nhớ rằng 3 đến 5 cm H2O là áp suất tới hạn cần thiết để duy trì độ rung của dây thanh quản khi nói. Chúng tôi đã đánh dấu sơ đồ để bạn có thể thấy áp lực đó liên quan thế nào đến áp lực thư giãn.
Hãy nhớ lại rằng áp lực thư giãn là áp lực do các mô của hệ hô hấp tác động lên phổi. Khi bạn hít vào đến mức tối đa 100% VC, phổi và ngực của bạn sẽ co lại để tạo ra một áp lực dương lớn, để sau đó đẩy không khí ra ngoài. Khi bạn thở ra nhiều không khí nhất có thể, gần 0% VC, phổi của bạn đang cố gắng hít vào rất mạnh. Bây giờ hãy xem điều gì xảy ra khi bạn áp đặt các yêu cầu của lời nói nên cùng hơi thở này, ở đường áp suất 5 cm H2O. Ở khu vực bên phải hình, lực thở ra dễ dàng tạo ra áp lực thích hợp để điều khiển các mép thanh âm. Phải đến khi cơ thể cạn kiệt khoảng 50% VC bạn mới nghĩ đến việc sử dụng các lực cơ để tăng áp suất dưới thanh môn. Trên thực tế ở khu vực có trên 50% VC chúng ta có sử dụng hoạt động cơ bắp như một cái phanh để cản trở lực thở ra và đây được gọi là hành động kiểm soát. Bạn đang kiểm soát hoặc cản trở luồng không khí thoát ra bằng cách sử dụng cơ bắp hít vào. Quan trọng hơn trong cuộc thảo luận này bạn đang cản trở việc tạo áp suất để không vượt quá điểm 5 cm H2O. Làm như vậy sẽ khiến giọng nói to hơn điều này không nhất thiết là mục tiêu của bạn. Cũng lưu ý rằng một áp lực thư giãn do mô tạo ra không đủ để tạo ra áp suất 5 cm H2O đó. Chúng ta tranh thủ các cơ thở ra để tăng thêm áp lực cho hệ thống. Nếu bạn cần nói dưới mức thể tích phổi lúc nghỉ bạn cần tranh thủ các cơ thở ra để tăng áp suất dưới thanh môn. Một lần nữa bạn có thể thấy rằng việc nói về thể tích dự trữ thở ra đòi hỏi nhiều hoạt động cơ bắp để tăng áp lực, trong khi nói về thể tích dự trữ hít vào đòi hỏi hoạt động cơ bắp để giảm áp lực quá mức được tạo ra bởi lực đàn hồi của xương và cơ.
Thông điệp dễ hiểu ở đây là như thường lệ chúng ta đã bổ sung thêm một chức năng cho hệ hô hấp bằng cách yêu cầu nó duy trì một chức năng biệt định là áp lực về lời nói, và một lần nữa con người chúng ta có thể vượt qua thử thách một cách tốt đẹp. Tuy nhiên tôi nghĩ bạn có thể thấy rằng các căn bệnh như tai biến mạch máu não hoặc các tình trạng thần kinh khiến bạn mất kiểm soát tốt với cơ chế hô hấp có thể gây suy giảm khả năng phát âm. Một minh họa bằng hình ảnh về việc chúng ta duy trì áp suất không đổi tốt như thế nào khá đơn giản. Thực hiện các bước sau và ghi lại thời gian. Đầu tiên hãy hít một hơi thật sâu tối đa và tính thời gian khi bạn giữ một nguyên âm kéo dài miễn là bạn có thể chỉ sử dụng cơ ngực của mình, không dùng lực cơ bụng, mà chỉ để cơ hít vào của bạn làm tất cả công việc. Tiếp theo hít một hơi khác nhưng lần này duy trì nguyên âm lâu nhất có thể bằng cách dùng hết cỡ vào vùng dự trữ thở ra. Nếu bạn tiếp tục nguyên âm của mình đến khi bạn phải ép nó bằng các cơ thở ra, bạn đã thấy rằng thời lượng được tăng lên 40 đến 50%. Tất nhiên bạn thường không nói quá nhiều với tốc độ hô hấp của mình như vậy, nhưng giảng viên hướng dẫn của bạn thường xuyên ở trạng thái dự trữ thở ra trong khi giảng bài, chúng tôi chắc chắn như vậy.
Thật khôn ngoan khi nói một lần nữa rằng người nói sẽ luôn quan tâm đến công việc trước tiên. Nhu cầu của cơ thể sẽ được đáp ứng liên tục khi sử dụng hơi thở để giao tiếp. Lần tới khi giảng viên của bạn đang giảng bài, hãy đếm số hơi thở mỗi phút và bạn thấy rằng nó vào khoảng 15 lần. Bất chấp những gì bạn có thể đã nghe, dạy học là một công việc, vì vậy hô hấp có thể nhanh hơn 12 một chút của hô hấp bình thường yên tĩnh.
Tuy nhiên hãy nhớ rằng hành động kiểm soát và diễn đạt với dự trữ thở ra này không phải không trả giá, chúng ta phải nỗ lực để vượt qua lực phản hồi trong từng trường hợp và khi chúng ta hít vào càng sâu hoặc càng xuống dưới RLV thì lực chúng ta phải vượt qua càng lớn. Nếu bạn đã từng đi cổ vũ bóng đá bạn sẽ biết chính xác ý của chúng tôi. Chúng ta muốn nói nói to và liên tục thì đòi hỏi phải nỗ lực. Nhìn lại đường cong áp suất thư giãn đó và nhận ra rằng nỗ lực bạn phải có ở phần trên đường cong để giữ cho không khí không rời khỏi phổi nhanh chóng tỉ lệ thuận với áp suất mà các lực đó tạo ra. Tương tự như vậy nó đòi hỏi rất nhiều nỗ lực để ép chút không khí dự trữ ở thời gian cuối cùng ra khỏi phổi.
Nếu nhìn lại cuộc thảo luận này bạn sẽ thấy một chủ đề chung hô hấp là một công việc. Việc tạo ra áp lực đòi hỏi phải có hoạt động cơ bắp và việc kiểm soát áp lực đó để phát ngôn đòi hỏi nhiều nỗ lực hơn nữa. Hô hấp thực sự là nguồn năng lượng của cơ chế tạo ra lời nói và nó cung cấp nguồn năng lượng cho giao tiếp bằng miệng của chúng ta.
Các bệnh lý hô hấp ảnh hưởng đến giao tiếp
Khi giải phẫu và sinh lý hô hấp bị tổn hại tác động chính là giảm nguồn hô hấp để phát âm. Bệnh hô hấp liên quan đến những bệnh gây khó khăn về cơ hoặc thay đổi mô ở phổi. Các tình trạng ảnh hưởng đến đường hô hấp chúng tôi loại trừ khoang miệng ở đây cũng có thể gây ra các vấn đề về hô hấp và cản trở việc phát âm. Về cơ bản việc giảm chức năng phổi dẫn đến giảm Dung tích sống và giảm khả năng tạo áp lực dưới thanh môn.
Sự suy giảm chức năng phổi này thường sẽ dẫn đến giảm cụm từ cho lời nói được kết nối giảm cường độ giọng nói và tăng sự mệt mỏi về thể chất khi gắng sức để nói. Sau đây là một số bệnh lý phổ biến cùng với khái niệm về cách chúng tác động đến việc tạo ra lời nói
Bệnh cấp tính
Bệnh hô hấp cấp tính là những tình trạng xảy ra do bệnh tật hoặc chấn thương nhưng có thể được điều trị và cải thiện. Trong số những bệnh lý này có bệnh viêm phổi bệnh nhiễm trùng đường hô hấp trên. Bệnh đường hô hấp bao gồm cả các tổn thương khoang mũi và hầu họng cũng bao gồm cả viêm xoang viêm amiđan và thậm chí cả viêm thanh quản. bạn có thể nhớ rằng mình đã từng bị nhiễm trùng dẫn đến viêm khoang mũi dẫn đến khó thở bằng miệng. Điều này không hề thoải mái chút nào nhưng có lẽ không ảnh hưởng đến lời nói của bạn. Nhưng viêm thanh quản thì ảnh hưởng lớn đến cách phát âm
Viêm phổi là tình trạng viêm đường hô hấp cấp tính có tác động rõ rệt đến khả năng tạo ra áp lực dưới thanh môn của một người. Viêm phổi thường có bản chất là vi khuẩn mặc dù cũng có thể do virus gây ra. Trong bệnh viêm phổi các phế nang bị viêm dịch tiết nhầy hoặc mủ chiếm không gian bên trong của chúng. Người bệnh sẽ cảm thấy ớn lạnh ho sốt và khó thở và đây có thể là tình trạng đe dọa tính mạng đặc biệt là ở người già. Trong số các dấu hiệu và triệu chứng có đau ngực khi thở mệt mỏi đổ mồ hôi buồn nôn và nôn. Bởi vì các nhà ngôn ngữ trị liệu có nhiệm vụ chăm sóc những người khó khăn khi nuốt nên họ sẽ đặc biệt quan tâm đến viêm phổi nếu bệnh nhân bị nghi ngờ là đã phức hít phải thức ăn hoặc chất lỏng. Trong trường hợp này bệnh nhân bị viêm phổi do hit sặc thường có bản chất là viêm do nhiễm khuẩn và cũng đe dọa đến tính mạng.
Bệnh mãn tính
Một số bệnh hô hấp mạn tính có thể ảnh hưởng đến việc phát âm. Trong số này có bệnh phổi tắc nghẽn mãn tính bao gồm viêm phế quản và khí thũng ngưng thở khi ngủ sơ phổi hen suyễn ung thư phổi và viêm màng phổi.
Bệnh phổi tắc nghẽn mạn tính
Có hai loại chính của bệnh phổi tắc nghẽn mãn tính (COPD) là viêm phế quản mãn tính và khí thũng. Viêm phế quản mãn tính thường do hút thuốc lá gây ra và ảnh hưởng đến khoảng 5% người lớn và 6% trẻ em trên toàn trên toàn thế giới có khoảng 2,9 triệu ca tử vong hàng năm do viêm phế quản mãn tính. Một người được coi là mắc viêm phế quản mãn tính nếu người đó bị ho có đờm kéo dài hơn 3 tháng và xảy ra hơn hai lần trong một năm trong hai năm liên tiếp. Nguyên nhân là do đường phế quản bị viêm và kết quả là tiết ra quá nhiều chất nhầy dẫn đến ho thở khò khè và khó thở. Bệnh có thể dẫn đến gãy xương sườn hoặc thậm chí mất ý thức do khó thở. Các dấu hiệu chẩn đoán của viêm phế quản mãn tính là chức năng phổi kém bao gồm giảm dung tích ho và tiết chất nhầy. Bệnh nhân bị viêm phế quản mãn tính có thể bị khó thở thậm chí sốt và ớn lạnh. Bệnh thường được điều trị bằng thuốc giãn phế quản, steroid để giảm viêm liệu pháp ôxy lâu dài và thậm chí ghép phổi. Các ảnh hưởng đến lời nói là giảm Cường độ giọng nói cụm từ ngắn và mệt mỏi khi nói.
Khí thũng là dạng thứ hai của COPD dẫn đến mất tính liên tục của phế nang. Trong bệnh khí thũng, các thành phế nang bên trong bị phá vỡ nên diện tích bề mặt phế nang bị giảm đi. Các bức tường yếu đi và vỡ ra dẫn đến giảm khả năng vận chuyển oxy. Khí phế thũng thường do hút thuốc lá, hút thuốc thụ động hoặc ô nhiễm môi trường và các triệu chứng bao gồm khó thở và mệt mỏi. Các triệu chứng thường phát triển ở độ tuổi từ 40 đến 60 và các biến chứng bao gồm tràn khí màng phổi, xẹp phổi, các vấn đề về tim do khối lượng công việc của tim tăng lên và những thay đổi về thể chất. Thay đổi thể chất nổi bật nhất là lồng ngực hình thùng. Với sự giãn ra của lồng ngực lồng xương sườn được mở rộng sang hai bên kéo cơ hoành thành hình phẳng thay vì hình cái bát ngược. Điều này dẫn đến nghịch lý, khi một người hít vào cơ hoành co lại, và thực sự kéo các xương sườn lại gần nhau hơn gây ra thở ra. Trong lời nói. khí thũng gây ra các cụm từ ngắn, khả năng phát âm hạn chế và mệt mỏi đáng kể khi nói.
Ngưng thở lúc ngủ
Có ba loại ngưng thở khi ngủ: tắc nghẽn, trung ương và phức tạp. Ngưng thở khi ngủ do tắc nghẽn xuất phát từ tình trạng cổ họng mềm dẫn đến đường thở bị xẹp trong khi ngủ. Ngưng thở khi ngủ trung ương là một vấn đề về thần kinh trong đó não không báo động cho cơ thể để thở. Ngưng thở khi ngủ phức tạp là sự kết hợp giữa ngưng thở trung ương và ngưng thở tắc nghẽn. Dấu hiệu và triệu chứng ngưng thở bao gồm ngáy to. Các dấu hiệu được một người khác báo cáo là ngưng thở khi ngủ, thở hổn hển khi ngủ, thức dậy thấy khô miệng và buồn ngủ quá mức vào ban ngày. Bệnh nhân có thể được điều trị bằng cách sử dụng áp lực đường thở dương liên tục CPAP trong đó áp suất áp suất không khí dương liên tục xuất hiện qua mũi trong khi ngủ khiến đường thở được mở.
Xơ phổi
Trong bệnh xơ phổi mô phổi đặc biệt là thành phế nang trở nên dày hơn và có sẹo. Bệnh có thể phát sinh từ một số bệnh lý bao gồm viêm phổi các tình trạng di truyền như xơ nang hoặc do những nguyên nhân không rõ (vô căn). Các yếu tố rủi ro nghề nghiệp bao gồm làm việc với silic hoặc amyan hoặc làm việc trong bụi ngũ cốc hay than. Những người được xạ trị hoặc trải qua một số loại hóa trị cũng có thể gặp rủi ro. Bệnh xơ hóa thường thấy ở nam giới hơn là phụ nữ và người hút thuốc có nhiều khả năng phát triển bệnh này hơn. Các dấu hiệu và triệu chứng của bệnh xơ phổi là khó thở, ho khan, mệt mỏi, đau cơ và khớp các đầu ngón tay và ngón chân bị cong bị bè ra và sưng, móng tay cong xuống. Các dấu hiệu giọng nói của bệnh xơ phổi bao gồm cụm từ ngắn, cường độ giọng nói giảm và mệt mỏi khi nói.
Hen suyễn
Trong tình trạng hen suyễn mãn tính, đường phế quản bị thu hẹp chất nhầy sản xuất quá mức và phế quản bị viêm. Tình trạng này có thể đe dọa tính mạng. Các dấu hiệu và triệu chứng của bệnh hen suyễn là khó thở đau ngực hoặc tức ngực rối loạn giấc ngủ thở khò khè và ho. hen suyễn có thể do lao động quá mức các chất kích thích nghề nghiệp không khí lạnh một số loại thuốc căng thẳng về cảm xúc trào ngược dạ dày thực quản hoặc dị ứng. Khi mọi người gặp phải các triệu chứng gia tăng nhanh chóng họ có thể cần điều trị khẩn cấp nhưng điều trị lâu dài thường là thử sử dụng thuốc giãn phế quản dạng hit. Bên cạnh phát âm ngắn cường độ giọng nói giảm yếu và mệt mỏi những người lên cơn hen suyễn có thể có chuyển động nghịch lý của dây thanh âm pvfm tức là sự co rút không chủ ý của các dây thanh âm khi hít vào pvfm có thể xảy ra đồng thời với bệnh hen suyễn hoặc xảy ra riêng biệt với bệnh hen suyễn.
Ung thư phổi
Ung thư phổi là nguyên nhân hàng đầu gây tử vong do ung thư ở Hoa Kỳ với yếu tố nguy cơ chính là hút thuốc lá. Khói thuốc lá có chứa chất ung thư và một người sống trong môi trường có lượng phóng xạ cao và là người hút thuốc thậm chí có nguy cơ mắc ung thư cao hơn. Ban đầu người ta hi vọng rằng thuốc lá điện tử sẽ là một phương tiện hỗ trợ cai thuốc lá nhưng điều này đã không thành hiện thực trên thực tế điều này làm gia tăng các vấn đề.
Các triệu chứng của ung thư phổi bao gồm ho dai dẳng, thường có máu trong chất nhầy. Có thể bị đau ngực, khàn giọng và sút cân không rõ lý do. Điều trị có thể thông qua phẫu thuật hóa trị xạ trị hoặc kết hợp các phương pháp này. Phẫu thuật có thể bao gồm việc cắt bỏ một khối nêm tương đối nhỏ để cắt thùy cắt bỏ thùy hoặc cắt bỏ phổi. Ảnh hưởng trước phẫu thuật lên khả năng nói có thể dự đoán được bao gồm khó thở, cụm từ ngắn, mệt mỏi và cường độ giọng nói thấp. Các vấn đề sau điều trị bao gồm vấn đề về nhận thức thường đi kèm với hóa trị cũng như khó thở và mệt mỏi.
Viêm màng phổi
Bệnh viêm màng phổi liên quan đến tình trạng viêm các màng của phổi. Đây là một tình trạng rất đau đớn và hạn chế nghiêm trọng việc cử động và hô hấp sâu. Các dấu hiệu và triệu chứng bao gồm đau ngực liên quan đến hô hấp khó thở ho và đôi khi sốt. Có thể có chất lỏng trong khoang màng phổi gọi là tràn dịch. Bệnh viêm màng phổi có thể phát sinh từ virus, vi khuẩn, nhiễm nấm, rối loạn miễn dịch ung thư và thậm chí chấn thương. Những ảnh hưởng đến lời nói về cơ bản cũng giống như các vấn đề về hô hấp khác, khó thở, giảm độ dài cụm từ và giảm cường độ giọng nói.
Nguyên nhân thần kinh
Một số nguyên nhân thần kinh ảnh hưởng đến hô hấp và do đó ảnh hưởng đến lời nói.
Tình trạng co cứng phát sinh từ tổn thương tế bào thần kinh vận động trên khiến cho hoạt động phản xạ không được kiểm soát. Nhiều nguyên nhân có thể dẫn đến điều này. Bại não là tình trạng nghiệt hoặc liệt do chấn thương não xảy ra trước và sau khi sinh. Các vấn đề về vận động thường liên quan đến dấu hiệu co cứng. Lời nói ở bệnh nhân bại não co cứng thường chậm và khó khăn với áp lực đồng đều và quá mức. Tai biến mạch máu não cũng có thể dẫn đến tổn thương tế bào thần kinh vận động trên dẫn đến chứng khó phát âm co cứng. Giống như trong bệnh bại não co cứng cơ có trương lực tăng lên dẫn đến tăng sức đề kháng đối với các hoạt động hô hấp. Trong bệnh bại não có cứng hô hấp nghịch lý xảy ra do sự mất ức chế phản xạ căng của cơ bụng. Khi một người bại não co cứng cố gắng hít vào quá mức bình thường thì cơ thở ra (cơ bụng) sẽ bị kéo căng một cách thụ động. Nếu không có sự ức chế phản xạ, cơ bụng sẽ co lại khi hít vào và tạo áp lực thở ra.
Khó nói đôi khi cũng được thấy ở những người mắc khó thở co cứng mắc phải. Kết quả là cá nhân đó giảm khả năng tạo ra áp suất cao dưới thanh môn, giảm độ dài cụm từ và suy giảm nhịp điệu thứ phát, do không có khả năng tạo ra các đợt áp lực vi mô. Thi pháp/ ngữ điệu (prosody) đề cập đến các kiểu nhấn trọng âm(stress) và âm điệu (intonation) của lời nói. Cả hai đều phụ thuộc vào sự kiểm soát tinh tế của hơi thở. Trọng âm đề cập đến sự gia tăng nhỏ trong áp lực dưới thanh môn dẫn đến những thay đổi ngắn về cường độ giọng nói trong khi âm điệu đề cập đến âm sắc của lời nói được tạo ra bởi rung động các dây thanh, lấy hơi thở làm nguồn năng lượng. Tổn thương tiểu não có thể làm gián đoạn thời gian nói. Điều này có thể gây khó khăn trong việc phối hợp hoạt động hô hấp với phát âm và cấu âm. Những người mắc rối loạn mất điều hòa ngôn ngữ (ataxic dysarthria) có thể có những bùng nổ phát sinh từ lực thở ra không được kiểm soát. Tổn thương hạch nền chẳng hạn, như trong bệnh Huntington có thể dẫn đến chuyển động không kiểm soát được của cơ hoành và các cơ hít vào thở ra.
Bệnh bại não thể co cứng phát sinh do tổn thương các hạch nền dẫn đến các chuyển động quay chậm của cánh tay và đầu, và giọng nói khàn gây ra do đặc trưng từ các chuyển động bên ngoài và mất kiểm soát hô hấp. Ở đầu bên kia của phổ vận động, bệnh nhân Parkinson, xuất phát từ thoái hóa của liềm đen, cuối cùng dẫn đến co cứng cơ, trong đó khả năng hỗ trợ hô hấp kém là dấu hiệu chính. Giọng nói trong bệnh Parkinson được đặc trưng bởi các đợt nói nhanh và cường độ giọng nói thấp phát sinh ít nhất một phần do suy hô hấp.
Tóm tắt về hệ hô hấp
Hô hấp đòi hỏi sự cân bằng của áp lực. Áp lực phế nang giảm là sản phẩm của sự giãn nở lồng ngực. Khi lồng ngực nở ra áp lực giữa phổi giảm do lồng ngực và cơ hoành bị kéo xa khỏi phổi. Lực căng của phổi làm tăng áp lực âm trong khoang màng phổi và sự giãn nở cũng làm giảm áp lực phế nang. Áp lực phế nang tương đối thấp hơn, thể hiện sự mất cân bằng giữa áp lực của phổi và khí quyển, không khí sẽ đi vào phổi để cân bằng sự mất cân bằng này. Thở ra đòi hỏi phải giảm kích thước lồng ngực dẫn đến áp suất dương trong phế nang, và không khí thoát ra qua khoang miệng. Áp lực khoang màng phổi trở nên ít âm hơn khi thở ra nhưng không bao giờ đạt đến áp suất khí quyển.
Một số thể tích và dung tích có thể được xác định trong hệ hô hấp. Thể tích khí lưu thông là thể tích hít vào và thở ra trong một chu kì hô hấp. Thịt trong khi thể tích khí dự trữ hít vào là lượng không khí hít vào ngoài khí thở vào. Thể tích thở ra dự trữ là không khí thở ra ngoài thời gian thở ra lưu thông và thể tích khí cặn là không khí còn lại sau trong phổi sau khi thở ra tối đa. Không khí trong không gian chết là không khí không thể trải qua quá trình trao đổi khí. Dung tích sống là thể tích không khí có thể hít vào sau khi thở ra tối đa và dung tích tạo chức năng là lượng không khí còn lại trong cơ thể sau khi thở ra thụ động. Tổng dung tích phổi là tổng của tất cả các thể tích phổi. dung tích hít vào là thể tích có thể được hít vào từ thể tích phổi lúc nghỉ.
Đối với lời nói, chúng ta phải làm việc trong giới hạn áp suất và thể tích cần thiết cho hoạt động sống. Chúng ta thay đổi chu kỳ hô hấp để tận dụng thời gian thở ra, và hạn chế thời gian thở ra đó thông qua hành động kiểm soát. Chúng ta cũng tạo ra áp lực thông qua sự co của các cơ thở ra khi thể tích phổi nhỏ hơn thể tích phổi lúc nghỉ. Với những thao tác này chúng ta duy trì nhịp thở để phù hợp với nhu cầu trao đổi chất của mình và thậm chí sử dụng các cơ phụ hít vào và thở ra để tạo ra những đợt áp lực nhỏ cho nhấn mạnh âm tiết.
Nguồn: Bài tổng quan từ Anatomy & physiology for speech, language, and hearing-(Drumright, David G._ Hudock, Daniel J._ Seikel, John A. Plural Publishing (2021)











Đăng nhập để bình luận.