TẬP PHÁT ÂM KHI CÓ ỐNG MỞ KHÍ QUẢN (số 51)
-
ĐẠI CƯƠNG
Mất đi tiếng nói ảnh hưởng đến quá trình tham gia điều trị khi người bệnh cần trả lời câu hỏi của nhân viên y tế hoặc phát biểu nhu cầu của mình, tham gia giao tiếp trong các hoạt động sống hàng ngày, tâm lý và chất lượng cuộc sống của người bệnh. Người có ống mở khí quản (khai khí đạo) không thể tự nói hoặc gặp khó khăn trong giao tiếp cần được hướng dẫn cách phát âm, giao tiếp an toàn và hiệu quả.
Để tạo ra tiếng nói cần có luồng hơi và sự rung dây thanh, người có ống mở khí quản có thể tạo âm khi
– Mở khí quản loại không có bóng chèn (hình minh họa ở phần sau)
– Mở khí quản có bóng chèn đã xả xẹp hoặc có nòng trong có lỗ mở cửa sổ.
– Không có bít tắc ở đường thở trên do u, sẹo, chấn thương, nhuyễn sụn…
– Không có tổn thương dây thanh gây cản trợ sự khép và rung dây thanh do u, liệt, phù nề, chấn thương…
– Biết cách lấy hơi và tạo âm đúng thời điểm.
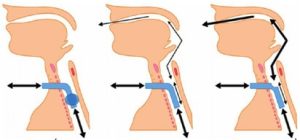 Hình minh họa vị trí của ống mở khí quản (ở dưới dây thanh) và đường đi của luồng hơi
Hình minh họa vị trí của ống mở khí quản (ở dưới dây thanh) và đường đi của luồng hơi
-
CHỈ ĐỊNH
– Người có ống mở khí quản gặp khó khăn trong việc phát âm.
-
CHỐNG CHỈ ĐỊNH
– Không có chống chỉ định tuyệt đối
– Việc phục hồi chức năng sẽ không đạt kết quả tốt nếu người bệnh không đủ tỉnh táo hoặc không hợp tác tham gia vào buổi trị liệu
-
THẬN TRỌNG
– Không có
-
CHUẨN BỊ
5.1. Người thực hiện:
- a) Nhân lực trực tiếp :
– 01 Bác sĩ phục hồi chức năng
– 01 Kỹ thuật viên phục hồi chức năng
- b) Nhân lực hỗ trợ: không có
5.2. Thuốc: không có
5.3. Vật tư:
– Găng tay
– Mũ giấy
– Khẩu trang y tế
– Cồn sát khuẩn hoặc dung dịch khử khuẩn tay chứa cồn
– Khăn lau tay
– Khăn giấy
– Gương soi
– Bộ từ/ câu/ đoạn văn
– Bộ dụng cụ đi kèm của bộ mở khí quản nếu có (van nói, nắp bịt, nòng trong có lỗ)
– Máy đo SpO2
– Máy tính bảng
5.4. Trang thiết bị: không có
5.5. Người bệnh
– Người thực hiện giải thích cho người bệnh, người nhà về kỹ thuật trước khi thực hiện: mục đích, các bước tiến hành, biến chứng, nguy cơ có thể xảy ra
5.6. Hồ sơ bệnh án:
Hồ sơ bệnh án theo quy định hoặc phiếu điều trị chuyên khoa.
5.7. Thời gian thực hiện kỹ thuật: 01 giờ
5.8. Địa điểm thực hiện: Phòng tập Phục hồi chức năng
5.9. Kiểm tra hồ sơ:
– Kiểm tra người bệnh: Đánh giá tính chính xác của người bệnh: đúng người bệnh, đúng chẩn đoán, đúng vị trí cần thực hiện kỹ thuật…
-
TIẾN HÀNH QUY TRÌNH KỸ THUẬT
6.1. Đánh giá bệnh nhân
– Tỉnh táo, hợp tác, làm theo yêu cầu.
– Hô hấp-tim mạch: kiểu thở, nhịp thở, SpO2, nhịp tim, mức gắng sức, khả năng ho
+Nếu người bệnh thở nghịch (khi hít vào thì bụng hóp, khi thở ra bụng phình lên), thở nông, gắng sức, gồng cơ vai-cổ thì hướng dẫn người bệnh thở đúng cách, thở bụng, thư giãn.
+Nếu người bệnh ho liên tục, ho không hiệu quả thì cần được hướng dẫn cách hà hơi, các kỹ thuật tống đàm, ho hiệu quả để giảm sang chấn vùng thanh quản. Lưu ý: cần bịt ống để tập khi tập thở chúm môi, thổi, ho qua miệng.
– Khả năng phát âm tự nhiên: nếu người bệnh có thể tạo âm thì đánh giá
+ Chất lượng giọng: giọng hơi (thì thào), âm lượng nhỏ, giọng gằn, gắng sức… thì cần tập cách phát âm hiệu quả, ít mệt.
+ Tính hiệu quả, sức bền: nói từng từ hay câu ngắn, mức hụt hơi, gắng sức khi nói.
+ Khả năng thao tác của tay để sử dụng các thiết bị và kỹ thuật tạo âm hỗ trợ.
+ Các rối loạn kèm theo: người bệnh có mất ngôn ngữ/thất ngôn, rối loạn vận ngôn (dysarthria), mất điều khiển hữu ý lời nói (apraxia)…
+ Nhu cầu giao tiếp: người bệnh cần nói với ai, những tình huống, chủ đề, câu, từ quan trọng mà gặp khó khăn và cần cải thiện.
6.2. Đánh giá ống mở khí quản
– Có hiện diện của bóng chèn hay không, nếu có thì đang bơm hay xẹp.
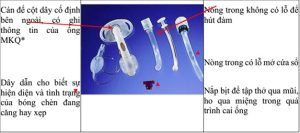
(*) Các thông tin có thể gặp là: kích thước ống (ID, OD), FEN (fenestrated – có lỗ mở cửa sổ), CFN (cuffless fenestrated – không bóng chèn, có lỗ mở cửa sổ), LPC (low presssure cuff- bóng chèn áp lực thấp).
– Nòng trong có lỗ mở cửa sổ hay không. Khi tập nói bằng nòng này, cần kiểm tra có bị bít tắc đàm hay không, nếu có thì cần làm vệ sinh để không cản trở khí lưu thông.
6.3. Tập phát âm
(1)Tạo âm bằng cách bịt ngón tay (finger occlusion)
 Khi người bệnh chưa sử dụng nắp bịt hoặc van nói, kỹ thuật bịt ngón tay là bước đầu tiên giúp kiểm tra và tập tạo âm, đánh giá khả năng sử dụng van nói, nắp bịt.
Khi người bệnh chưa sử dụng nắp bịt hoặc van nói, kỹ thuật bịt ngón tay là bước đầu tiên giúp kiểm tra và tập tạo âm, đánh giá khả năng sử dụng van nói, nắp bịt.
Nguồn hình: https://www.saintlukeskc.org/health-library/your-tracheostomy- tube-learning-how-communicate
Bước 1: Người điều trị hướng dẫn người bệnh hít vào qua ống, sau đó bịt ống và yêu cầu người bệnh tạo âm /a…/ hoặc /a a a/.
Bước 2: Khi người bệnh đã có thể tạo âm, người điều trị cầm tay bệnh nhân, có thể phối hợp nhìn vào gương, hướng dẫn người bệnh phối hợp nhịp thở và tạo âm.
Bước 3: Người bệnh tự thực hiện mà không cần sự hỗ trợ từ người điều trị. Người điều trị quan sát cách người bệnh lấy hơi và phối hợp phát âm đúng nhịp hay không.
Bước 4: Tăng dần độ dài, độ khó, độ tự nhiên của lời nói
Tập nói từng âm ( a, e …) nói từng từ, đếm trả lời câu hỏi …
Lưu ý:
– Đối với người đã không nói trong một thời gian dài, hơi thở ngắn, yếu sức, có thể chưa phát âm được ngay, cần động viên, lặp lại nhiều lần, chờ người bệnh lấy đủ hơi mới bịt ống, và nhắc người bệnh tạo âm trong thì thở ra.
– Người bệnh cũng được khuyến khích bịt ống khi tập thở, ho và nuốt để hỗ trợ cho việc tăng cường khí lưu thông lên đường thở trên giúp phục hồi các chức năng của đường hô hấp trên.
(2)Tập với van nói
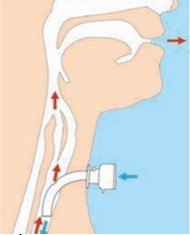 |
– Van nói là thiết bị gắn bên ngoài ống mở khí quản, có cấu tạo van 1 chiều, cho phép hít vào qua ống còn khi thở ra thì van đóng lại để khí đi lên trên để tạo âm.
– Khi người bệnh đã có thể phát âm bằng cách bịt ngón tay nhưng chưa đủ khỏe để sử dụng nắp bịt thì việc sử dụng van nói giúp cho người bệnh không cần dùng tay để bịt ống mỗi khi nói, và quá trình giao tiếp dễ dàng hơn. Van nói cũng giúp ích cho chức năng nuốt và hỗ trợ quá trình tập thở để cai ống. |
Chống chỉ định sử dụng van nói:
Ngoài các chống chỉ định chung (xem phần chống chỉ định phía trên), còn có
– Mở khí quản có bóng chèn chưa xả. Chỉ dùng van nói khi mở khí quản có bóng chèn đã xả xẹp hoàn toàn.
– Mở khí quản có bóng chèn dạng bọt xốp (foam, Bivona).
– Người bệnh có biểu hiện hạn chế khí lưu thông đến đường thở trên: khi bịt ống thì không thổi ra miệng, không tạo âm được.
Qui trình tập với van nói
Bước 1: Xác định người bệnh đã có thể tạo âm khi bịt ngón tay và các chống chỉ định.
Bước 2: Giải thích với người bệnh, gắn van nói và theo dõi tình trạng hô hấp-tim mạch (kiểu thở, mức gắng sức, nhịp thở, nhịp tim, SpO2) trong lúc tập phát âm.
Bước 3: Tập tạo âm theo chu kì thở, đảm bảo thở đúng cách, thư giãn, tạo âm thoải mái. Tăng dần độ dài câu theo khả năng.
Bước 4: Đo thời gian người bệnh chịu được van nói. Ngưng (tháo van nói) khi biểu hiện thở mệt, thở rít, giảm SpO2, tăng nhịp tim, bứt rứt, tím tái, thay đổi tri giác, hành vi.
Bước 5: Hướng dẫn người bệnh tự gắn và tháo van nói, sử dụng gương soi nếu cần. Đảm bảo người bệnh biết các dấu hiệu cần ngưng tập. Khuyến khích tập nhiều lần trong ngày, tăng dần theo khả năng.
(3)Tập tạo âm với nắp bịt
 Hình minh họa nắp bịt
Hình minh họa nắp bịt
Thực hiện khi người bệnh đã có thể sử dụng nắp bịt để tập cai ống mở khí quản mà chưa thể phát âm hoặc nói gắng sức, dễ mệt.
Cách thực hiện:
– Kiểm tra cách lấy hơi và điều khiển hơi thở để tạo âm.
+ Nếu người bệnh thở gắng sức: tập thở bụng, thở theo nhịp, thư giãn cơ vai-ngực
+ Nếu người bệnh tạo âm trong thì hít vào: tập điều khiển hơi thở để tạo âm trong thì thở ra. Có thể phối hợp với tập thở chúm môi, thổi chai nước, tạo âm với ống hút
– Các bước tăng tiến mức độc lập và thời gian như quy trình tập với van nói.
– Kiểm tra lại các khiếm khuyết kèm theo như tổn thương dây thanh, thanh quản, mất dùng/mất điều khiển lời nói (apraxia), mất ngôn ngữ (aphasia), mất vận ngôn (dysarthria).
(4)Phối hợp các phương pháp khác để tăng cường hiệu quả giao tiếp
– Động viên người bệnh sử dụng phối hợp các phương thức giao tiếp hỗ trợ khác khi khả năng nói còn hạn chế.
– Vật lý trị liệu hô hấp tích cực để cải thiện chức năng hô hấp.
-
THEO DÕI VÀ XỬ TRÍ TAI BIẾN
– Tình trạng tri giác, hô hấp, tim mạch của bệnh nhân: mức tỉnh táo, hành vi, nhịp tim, nhịp thở, kiểu thở, SpO2, biểu hiện thay đổi màu sắc da, cảm nhận khó thở của người bệnh, thở rít.
– Khả năng nói ở mức độ nào (âm, từ, câu), sự thoải mái, sức bền.
– Sự tuân thủ và khả năng tự thực hiện của người bệnh.
– Nguy cơ khó thở tăng lên, suy hô hấp khi tập với van nói và nắp bịt. Xử trí: tháo van nói, nắp bịt, kiểm tra nòng có bít tắc đàm hay không, đặt tư thế thoải mái, hút đàm, oxy liệu pháp, trấn an người bệnh.
TÀI LIỆU THAM KHẢO:
1.The National Tracheostomy Safety Project.
https://www.tracheostomy.org.uk/storage/files/Cuff%20management%20Vocalisati on.
- The New Zealand Speech language Therapists’ Association (NZSTA). Position Statement: Tracheostomy Management.
https://speechtherapy.org.nz/wpcontent/uploads/2013/09/NZSTAPositionPaper_Tra chestomy.pdf
- Patients Requiring Tracheostomy and Mechanical Ventilation. A Model for Interdisciplinary Decision-Making. https://leader.pubs.asha.org/doi/10.1044/leader.FTR1.14012009.10
- Tracheostomy tubes – using a speaking valve. https://www.childrens.health.qld.gov.au/fact-sheet-tracheostomy-tubes-using-a- speaking-valve/
- ASHA (American Speech – Language – Hearing Association) Practice Portal / Professional Issues Tracheostomy and Ventilator Dependence. https://www.asha.org/practice-portal/professional-issues/tracheostomy-and- ventilator-dependence/#collapse_0